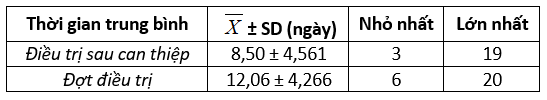Thứ 2 ngày 15 tháng 10 năm 2018Lượt xem: 15987
# TK 2018: Kết quả điều trị sau nút coils và yếu tố liên quan ở bệnh nhân Chảy máu dưới nhện do Vỡ phình ĐM não tại Bệnh viện đa khoa TW Thái Nguyên.
THE RESULTS OF ENDOVASCULAR COILING AND RELATED FACTORS FOR ANEURYSMAL SUBARACHNOID HEMORRHAGE AT THAI NGUYEN GENERAL CENTER HOSPITAL.
Tóm tắt
Mục tiêu: Nhận xét kết quả điều trị và một số yếu tố liên quan sau can thiệp bằng nút coils ở bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não tại bệnh viện Trung ương Thái Nguyên. Đối tượng: gồm 16 bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não được nút coils tại bệnh viện Trung ương Thái Nguyên, thời gian: từ tháng 11 năm 2016 đến tháng 8 năm 2018. Phương pháp: Nghiên cứu mô tả. Kết quả: tỷ lệ nam / nữ là 7/9; tiền sử tăng huyết áp có 8 bệnh nhân (50%), nghiện rượu có 5 bệnh nhân (31,25%), nghiện thuốc lá – thuốc lào có 3 bệnh nhân (18,75%), rối loạn chuyển hóa Lipid máu có 2 bệnh nhân (12,5%); 15 túi phình (94,4%) ở tuần hoàn trước, động mạch não sau có 1 túi phình (5,6%); 13 túi phình có đường kính từ 5 -
Summary
Objectives: To comment the outcomes and related factors to results of endovascular coiling for Aneurysmal Subarachnoid Hemorrhage at Thai Nguyen General Center Hospital. Subjects: 16 patients with Aneurysmal Subarachnoid Hemorrhage were treated by endovascular coiling at Thai Nguyen General Center Hospital from November 2016 to August 2018. Methods: Descriptive study. Results: Male / female rate is 7/9; hypertension has 8 patients (50%), alcoholism has 5 patients (31,25%), smoking has 3 patients (18,75%), lipid metabolism disorders has 2 patients (12,5%); angiography revealed that had 15 aneurysms (94,4%) on anterior circulation and 1 on PCA; 13 moderate aneurysm (5-15mm), 5 small aneurysms (≤5mm); 16 patients were treated with endovascular coiling with 16 aneurysms were occlusion (88,9%), immediate angiographic results were complete occlusion in 15 aneurysms (83,3%), remnant neck in 1 aneurysm (5,6%) and 2 aneurysms were not treated; 2 patients were cerebral vasospasm after endovascular coiling; at the time of discharge from hospital: 13 patients had 0 score (81.25%), 1 patient had 1 score (6,25%), 1 patient had 2 score (6,25%) and 1 patient had 6 score (6,25%); Majority of patients under 65 years of age and patients with aneurysm size from 5 to 15mm had more than 10 hospitalization days. Conclusion: The results of this study indicate that endovascular coiling treatment is a safe and effective therapeutic alternative in ruptured aneurysms. Keyword: subarachnoid hemorrhage, aneurysm, coiling.
I. ĐẶT VẤN ĐỀ
Chảy máu dưới nhện do vỡ phình động mạch não là một bệnh lý nặng nề có tỷ lệ tử vong và tàn phế cao [2]. Cùng với sự tiến bộ của y học, các phương pháp và các kỹ thuật điều trị điều trị mới ra đời kết hợp với những thay đổi trong điều trị, chăm sóc bệnh nhân đã và đang góp phần cải thiện đáng kể kết cục cho bệnh nhân chảy máu dưới nhện nói chung và bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não nói riêng. Trong những tiến bộ đó phải kể đến phương pháp can thiệp gây tắc từ bên trong túi phình bằng các vòng xoắn kim loại (coiling). Phương pháp này đã và đang chứng minh tính hiệu quả, tính an toàn trong điều trị cho những bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não và đang dần trở thành sự lựa chọn hàng đầu cho những bệnh nhân này. Từ tháng 11 năm 2016, tại bệnh viện Trung ương Thái Nguyên bắt đầu triển khai thực hiện phương pháp điều trị này cho những bệnh nhân chảy máu dưới nhện do vỡ phình mạch não. Tuy nhiên, kết quả điều trị mà phương pháp này mang lại không giống nhau cho tất cả các bệnh nhân. Chính vì vậy, chúng tôi tiến hành nghiên cứu này với mục đích “ Nhận xét kết quả điều trị và một số yếu tố liên quan sau can thiệp bằng nút coils ở bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não tại bệnh viện Trung ương Thái Nguyên.”
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu
- Gồm 16 bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não được nút tắc túi phình bằng vòng xoắn kim loại (coiling) điều trị nội trú tại Bệnh viện Trung ương Thái Nguyên.
- Thời gian: từ tháng 11 năm 2016 đến tháng 8 năm 2018
- Địa điểm: Bệnh viện Trung ương Thái Nguyên
* Tiêu chuẩn lựa chọn bệnh nhân
- Bệnh nhân được chẩn đoán chảy máu dưới nhện do vỡ phình động mạch não trên phim chụp cắt lớp vi tính mạch não và được khẳng định bằng DSA trước can thiệp mạch.
- Bệnh nhân được can thiệp bằng nút coils túi phình động mạch não dưới màn chiếu DSA và tiếp tục điều trị nội khoa sau nút coils.
* Tiêu chuẩn loại trừ
- Những bệnh nhân không đủ tiêu chuẩn chọn.
- Những bệnh nhân hoặc người nhà bệnh nhân không đồng ý tham gia vào nghiên cứu.
2.2. Phương pháp nghiên cứu
- Thiết kế: Nghiên cứu cắt ngang
- Phương pháp: nghiên cứu mô tả.
- Cỡ mẫu: mẫu thuận tiện, lấy toàn bộ bệnh nhân đủ tiêu chuẩn vào nghiên cứu.
- Các bước tiến hành: Bệnh nhân được thăm khám lâm sàng, cận lâm sàng để chẩn đoán xác định chảy máu dưới nhện do vỡ phình động mạch não. Sau đó, bệnh nhân được làm can thiệp nút coils tại khoa chẩn đoán hình ảnh và tiếp tục điều trị nội khoa sau can thiệp tại khoa Thần kinh hoặc khoa Hồi sức cấp cứu của Bệnh viện Trung ương Thái Nguyên.
- Số liệu được thu thập theo mẫu bệnh án nghiên cứu thống nhất.
2.3. Chỉ tiêu nghiên cứu
- Tuổi, giới, tiền sử mắc bệnh, các triệu chứng lâm sàng, cận lâm sàng.
- Các yếu tố liên quan đến bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não, các yếu tố ảnh hưởng đến kết quả điều trị.
- Đánh giá mức độ hồi phục theo thang điểm mRS sau can thiệp.
- Đánh giá tái phát bằng theo dõi các dấu hiệu lâm sàng và chụp cắt lớp vi tính.
2.4. Xử lý số liệu: Theo phương pháp thống kê y học.
2.5. Đạo đức nghiên cứu
Kết quả nghiên cứu giúp đề xuất các giải pháp nhằm nâng cao chất lượng điều trị cho bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não và không nhằm mục đích nào khác.
III. KẾT QUẢ NGHIÊN CỨU
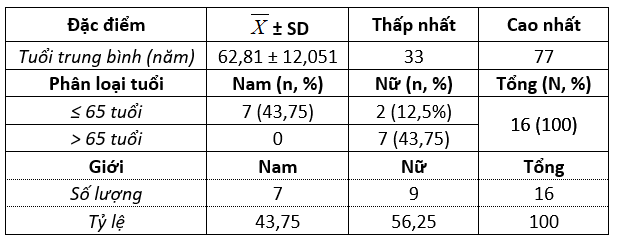
Bảng 3.1. Đặc điểm bệnh nhân nghiên cứu
Nhận xét: tuổi trung bình của bệnh nhân trong nghiên cứu là 62,81 ± 12,051, thấp nhất là 33 tuổi và cao nhất là 77 tuổi, chủ yếu là bệnh nhân dưới 65 tuổi (56,25%); tỷ lệ bệnh nhân nam là 43,75% và bệnh nhân nữ là 56,25%.
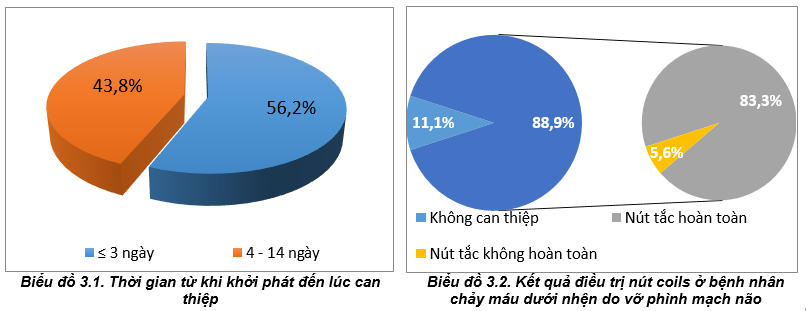
Nhận xét: Phần lớn bệnh nhân được can thiệp trong vòng 3 ngày đầu (56,2%), có 16/18 túi phình được can thiệp (88,9%), trong đó có 15 túi được nút tắc hoàn toàn (83,3%).
Bảng 3.2. Thời gian can thiệp, điều trị sau can thiệp và của đợt điều trị
Nhận xét: thời gian điều trị trung bình là 8,50 ± 4,561 ngày; điều trị cả đợt là 12,06 ± 4,266 ngày.
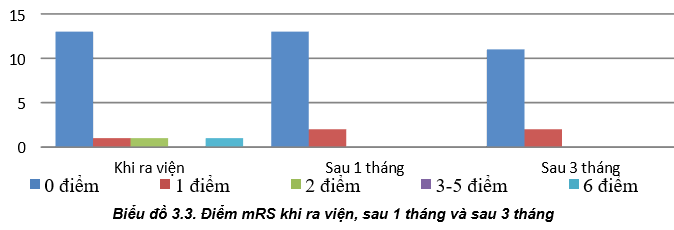
Nhận xét: Đa số bệnh nhân có thời gian điều trị sau can thiệp dưới 10 ngày; Bệnh nhân khi ra viện và sau ra viện 1 tháng, 3 tháng có điểm mRS bằng 0 chiếm tỷ lệ cao.
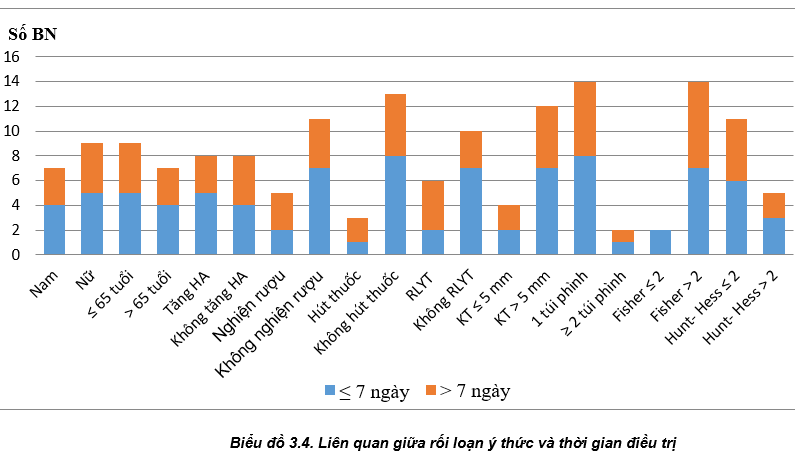
Nhận xét: Bệnh nhân khởi phát có rối loạn ý thức, thời gian điều trị sau can thiệp trên 7 ngày chiếm tỷ lệ cao.
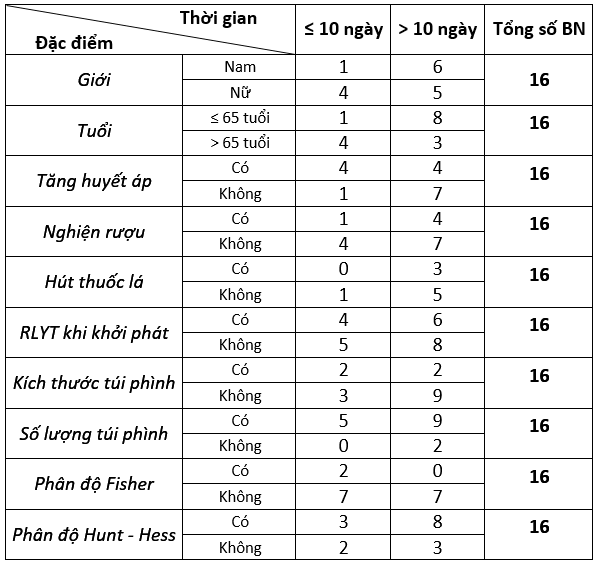
Bảng 3.3. Thời gian điều trị theo phân theo nhóm tuổi, tiền sử, đặc điểm túi phình và mức độ lâm sàng khi khỏi phát.
Nhận xét: Bệnh nhân nam giới, nghiện rượu, dưới 65 tuổi, có 2 túi phình, rối loạn ý thức khi khởi phát có thời gian điều trị trên 10 ngày chiếm tỷ lệ cao.
IV. BÀN LUẬN
Tuổi trung bình của 16 bệnh nhân trong nghiên cứu là 62,81 ± 12,051, thấp nhất là 33 tuổi và cao nhất là 77 tuổi. Trong đó, số bệnh nhân dưới 65 tuổi chiếm tỷ lệ khá cao với 9 bệnh nhân chiếm 56,2% và trong số 9 bệnh nhân này có 7 bệnh nhân nam giới. Trong số 7 bệnh nhân nam giới có 1 bệnh nhân có tiền sử tăng huyết áp, 5 bệnh nhân nghiện rượu và 3 bệnh nhân nghiện thuốc lá - thuốc lào trong nhiều năm. Có thể, đây chính là nguyên nhân khiến hầu hết bệnh nhân nam giới chảy máu dưới nhện do vỡ phình mạch trong nghiên cứu thuộc nhóm tuổi dưới 65 chiếm tỷ lệ cao, vì nhiều nghiên cứu đã chỉ ra rằng, hút thuốc lá, hít phải khói thuốc lá và lạm dụng rượu là một trong các yếu tố nguy cơ cao đối với sự xuất hiện và vỡ của phình mạch não [7], trong khi tăng huyết áp gây vỡ phình mạch não còn có nhiều kết quả nghiên cứu trái ngược nhau [2], [4]. Về túi phình mạch não, phần lớn thuộc tuần hoàn trước (động mạch thông trước có 8 túi phình chiếm 44,4%, động mạch cảnh trong có 6 ca chiếm 33,3%, ở các vị trí của động mạch não giữa có 3 ca chiếm 16,7%) và động mạch não sau có 1 túi phình chiếm 5,6% [3]; 14 bệnh nhân (87,5%) có 1 túi phình và 2 bệnh nhân (12,5%) có 2 túi phình, không có bệnh nhân nào trên 2 túi phình. Đa số các túi phình mạch não có kích thước từ 5-10mm (13 túi phình, 72,2%) [3], dưới 5mm có 5 túi phình (27,8%) và không có túi phình lớn hơn 15mm. Phần lớn bệnh nhân được can thiệp nút túi phình trong vòng 3 ngày từ sau khi khởi phát bệnh (56,2%), số còn lại được can thiệp trong thời gian từ 4 đến 14 ngày tiếp theo của bệnh (43,8%). Những bệnh nhân được can thiệp sau ngày thứ 3 của bệnh chủ yếu là do trong lần chụp mạch đầu tiên chưa phát hiện túi phình mạch não nên bệnh nhân được chụp lại để xác định có phình mạch và can thiệp sau đó. Kết quả can thiệp: có 16/18 túi phình được nút coils (88,9%) với 15 túi phình được nút tắc hoàn toàn và 1 túi phình không được nút tắc hoàn toàn; 2 túi phình (11,1%) không được can thiệp. Thời gian điều trị trung bình sau can thiệp là 8,50 ± 4,561 ngày, ít nhất là 3 ngày và nhiều nhất là 19 ngày; Thời gian điều trị trung bình của cả đợt là 12,06 ± 4,266 ngày, ít nhất là 6 ngày và nhiều nhất là 20 ngày. Tại thời điểm ra viện, 13 bệnh nhân điểm mRS là 0 điểm, 1 bệnh nhân 1 điểm và 1 bệnh nhân 2 điểm; sau 1 tháng (với 15 bệnh nhân), không còn bệnh nhân nào có triệu chứng đau đầu, 13 bệnh nhân có mRankin là 0 và có 2 bệnh nhân 1điểm; sau 3 tháng và 6 tháng (với 12 bệnh nhân được đánh giá), 11 bệnh nhân có điểm mRankin là 0 và có 1 bệnh nhân là 1 điểm. Biến chứng trong và sau can thiệp, có 2 bệnh nhân (12,5%) co thắt mạch sau can thiệp và không có thêm biến chứng nào khác. Kết quả này cho thấy, điều trị nút coils làm tắc túi phình ở bệnh nhân chảy máu dưới nhện do vỡ phình mạch là một phương pháp điều trị an toàn, hiệu quả, có tỷ lệ hồi phục cao, tỷ lệ tử vong và di chứng giảm [1]. Đồng thời, trong quá trình theo dõi bệnh nhân sau khi ra viện với thời gian trung bình là 10,25 ± 6,598 tháng, chúng tôi chưa phát hiện có trường hợp nào chảy máu dưới nhện do vỡ phình mạch tái phát. Điều này có thể do phần lớn các túi phình được can thiệp có kích thước dưới 10 mm. Tuy nhiên, kết quả tương tự cũng được tìm thấy trong nghiên cứu của tác giả Jeon, J. P. [5] khi thấy một tỷ lệ rất nhỏ những bệnh nhân sau nút coils có chảy máu dưới nhện tái phát do vỡ phình mạch.
Khi xem xét một số yếu tố liên quan đến thời gian nằm viện (từ lúc vào viện đến khi ra viên) của bệnh nhân chảy máu dưới nhện do vỡ phình mạch sau nút coils, chúng tôi nhận thấy bệnh nhân nam giới, bệnh nhân dưới 65 tuổi, bệnh nhân lạm dụng rượu, bệnh nhân có 2 túi phình, bệnh nhân rối loạn ý thức khi khởi phát và bệnh nhân có độ Fisher lớn hơn 2 có thời gian điều trị kéo dài hơn so với thời gian điều trị trung bình của mỗi bệnh nhân. Kết quả này của chúng tôi tương đồng với nghiên cứu của một số tác giả khi cho rằng mức độ nặng về lâm sàng khi khởi phát nói chung và sự suy giảm ý thức nói riêng, cùng với mức độ nặng trên phim chụp cắt lớp vi tính sọ não vào thời điểm bệnh nhân nhập viện là một trong các yếu tố tiên lượng kết cục nặng nề ở bệnh nhân chảy máu dưới nhện do vỡ phình mạch não [6]. Đồng thời, nhiều nghiên cứu cũng cho thấy tình trạng bệnh nhân chảy máu dưới nhện do vỡ phình mạch não khi ra viện ở nhóm tuổi từ dưới 65 thường tốt hơn so với nhóm bệnh nhân trên 65 tuổi. Tuy nhiên, phần lớn bệnh nhân từ dưới 65 tuổi trong nghiên cứu này lại có thời gian nằm viện cao hơn so với thời gian nằm viện trung bình của mỗi bệnh nhân. Điều này có thể do những bệnh nhân từ dưới 65 tuổi trong nghiên cứu này chủ yếu là nam giới, thường kèm theo tiền sử nghiện thuốc lá - thuốc lào, lạm dụng rượu nhiều năm và tăng huyết áp. Mặt khác, số lượng bệnh nhân trong nghiên cứu chưa nhiều, chưa có tính đại diện do một số trường hợp bệnh nhân chảy máu dưới nhện mức độ nặng và đặc điểm túi phình phức tạp đã được chuyển viện điều trị tiếp. Về thời gian điều trị tiếp sau khi can thiệp cho đến khi bệnh nhân ổn định ra viện, chúng tôi không thấy có sự khác biệt giữa các bệnh nhân theo giới, theo nhóm tuổi, theo tình trạng lâm sàng khi nhập viện và theo phân loại túi phình trên phim chụp cắt lớp vi tính mạch máu.
V. KẾT LUẬN
Điều trị can thiệp nội mạch bằng nút coils ở những bệnh nhân chảy máu dưới nhện do vỡ phình động mạch não là một phương pháp an toàn, hiệu quả và thời gian nằm viện cao hơn ở những bệnh nhân nam giới, có phân độ Fisher nặng, tiền sử tăng huyết áp, lạm dụng rượu và nghiện thuốc lá – thuốc lào.
- F.G. Barker, et al. (2004), "Age-dependent differences in short-term outcome after surgical or endovascular treatment of unruptured intracranial aneurysms in the United States, 1996-2000", Neurosurgery. 54(1), pp. 18-28; discussion 28-30.
- W.S. Cho, et al. (2018), "Korean Clinical Practice Guidelines for Aneurysmal Subarachnoid Hemorrhage", J Korean Neurosurg Soc. 61(2), pp. 127-166.
- S. D'Souza (2015), "Aneurysmal Subarachnoid Hemorrhage", J Neurosurg Anesthesiol. 27(3), pp. 222-40.
- B.N. Jaja, et al. (2015), "Prognostic value of premorbid hypertension and neurological status in aneurysmal subarachnoid hemorrhage: pooled analyses of individual patient data in the SAHIT repository", J Neurosurg. 122(3), pp. 644-52.
- J.P. Jeon, et al. (2016), "Extended monitoring of coiled aneurysms completely occluded at 6-month follow-up: late recanalization rate and related risk factors", Eur Radiol. 26(10), pp. 3319-26.
- E. Ronne-Engstrom, et al. (2014), "Outcome from spontaneous subarachnoid haemorrhage--results from 2007-2011 and comparison with our previous series", Ups J Med Sci. 119(1), pp. 38-43.
- M.J. Wermer, et al. (2005), "Follow-up screening after subarachnoid haemorrhage: frequency and determinants of new aneurysms and enlargement of existing aneurysms", Brain. 128(Pt 10), pp. 2421-9.
Tin xem nhiều nhất
-
-
Ngày 09/02/2018
ĐIỆN CƠ là gì ...
-

-
Ngày 13/02/2018
Điều trị Co thắt mi mắt (Blepharospasm)?
-

-
Ngày 01/03/2018
Điều trị co cứng cơ sau Đột quỵ não.
-
-
Ngày 05/10/2021
Chẩn đoán định khu tổn thương tủy sống.
-

-
Ngày 05/04/2020
Liệt dây thần kinh số VII.