Thứ 6 ngày 10 tháng 11 năm 2023Lượt xem: 17681
Viêm mạch.
Viêm mạch là bệnh lý viêm các mạch máu, thường dẫn tới thiếu máu, hoại tử và tổn thương viêm ở các cơ quan.
Viêm mạch có thể xuất hiện ở bất kỳ mạch máu nào - các động mạch, tiểu động mạch, tĩnh mạch, tiểu tĩnh mạch hoặc các mao mạch. Biểu hiện lâm sàng của viêm mạch rất đa dạng, phụ thuộc vào kích thước và vị trí của các mạch bị tổn thương, các cơ quan bị ảnh hưởng, mức độ và loại tổn thương viêm ngoại mạch.
Căn nguyên của viêm mạch có thể là:
- Viêm mạch nguyên phát: không rõ nguyên nhân.
- Viêm mạch thứ phát: có thể bị kích hoạt do nhiễm trùng, thuốc, chất độc hoặc có thể là biểu hiện của một rối loạn viêm khác hoặc ung thư.
1. Sinh lý bệnh viêm mạch
Mô tả đặc điểm mô bệnh học của mạch máu bị tổn thương bao gồm:
- Mô tả tổn thương của thành mạch (ví dụ, kiểu viêm và vị trí thâm nhiễm viêm, mức độ và loại tổn thương, có hay không có hoại tử dạng fibrin).
- Mô tả đáp ứng sửa chữa (ví dụ, phì đại nội mạch, xơ hóa).
Các đặc điểm cụ thể (ví dụ, loại tế bào viêm chiếm ưu thế, vị trí viêm) gợi ý quá trình viêm mạch cụ thể và có thể hỗ trợ chẩn đoán. Ví dụ, trong các tổn thương cấp tính, các tế bào viêm chủ yếu là bạch cầu đa nhân; trong các tổn thương mạn tính thì lympho bào chiếm ưu thế.
Có thể viêm từng phần hoặc toàn bộ mạch máu. Tại các vị trí viêm, tình trạng xâm nhập tế bào viêm, hoại tử hoặc sẹo hóa rất khác nhau, xảy ra tại một hoặc nhiều lớp của thành mạch. Viêm động mạch lớn có xu hướng phá hủy lớp nội mạc đàn hồi. Một số dạng viêm mạch được đặc trưng bởi các tế bào khổng lồ trong thành mạch. Một số các tổn thương mạch khác như u hạt và viêm đa mạch hoặc bệnh Kawasaki, viêm mạch (viêm mạch thật sự) chỉ là một phần của sinh lý bệnh và tình trạng viêm nhu mô chiếm ưu thế là đặc điểm đặc trưng của các cơ quan bị tổn thương.
Viêm mạch bởi bạch cầu (viêm mạch quá mẫn) là một thuật ngữ mô bệnh học được sử dụng để mô tả các dấu hiệu của viêm mạch máu nhỏ. Nó liên quan tới sự phá hủy của các tế bào viêm tạo thành các mảnh nhân nhỏ (nuclear debris) ở trong và xung quanh mạch máu. Tình trạng viêm xuyên thành và không tạo u hạt. Các bạch cầu đa nhân chiếm ưu thế ở giai đoạn đầu; sau đó các tế bào lympho chiếm ưu thế. Hậu quả của tình trạng viêm thường dẫn tới xơ hóa và phì đại nội mạch. Phì đại nội mạch hay hình thành cục máu đông thứ phát có thể gây hẹp lòng mạch và dẫn tới thiếu máu hoặc hoại tử mô.
2. Phân loại viêm mạch
Các bệnh lý mạch máu có thể được phân loại theo kích thước của mạch bị tổn thương chiếm ưu thế. Tuy nhiên, thường có sự chồng chéo các tổn thương.

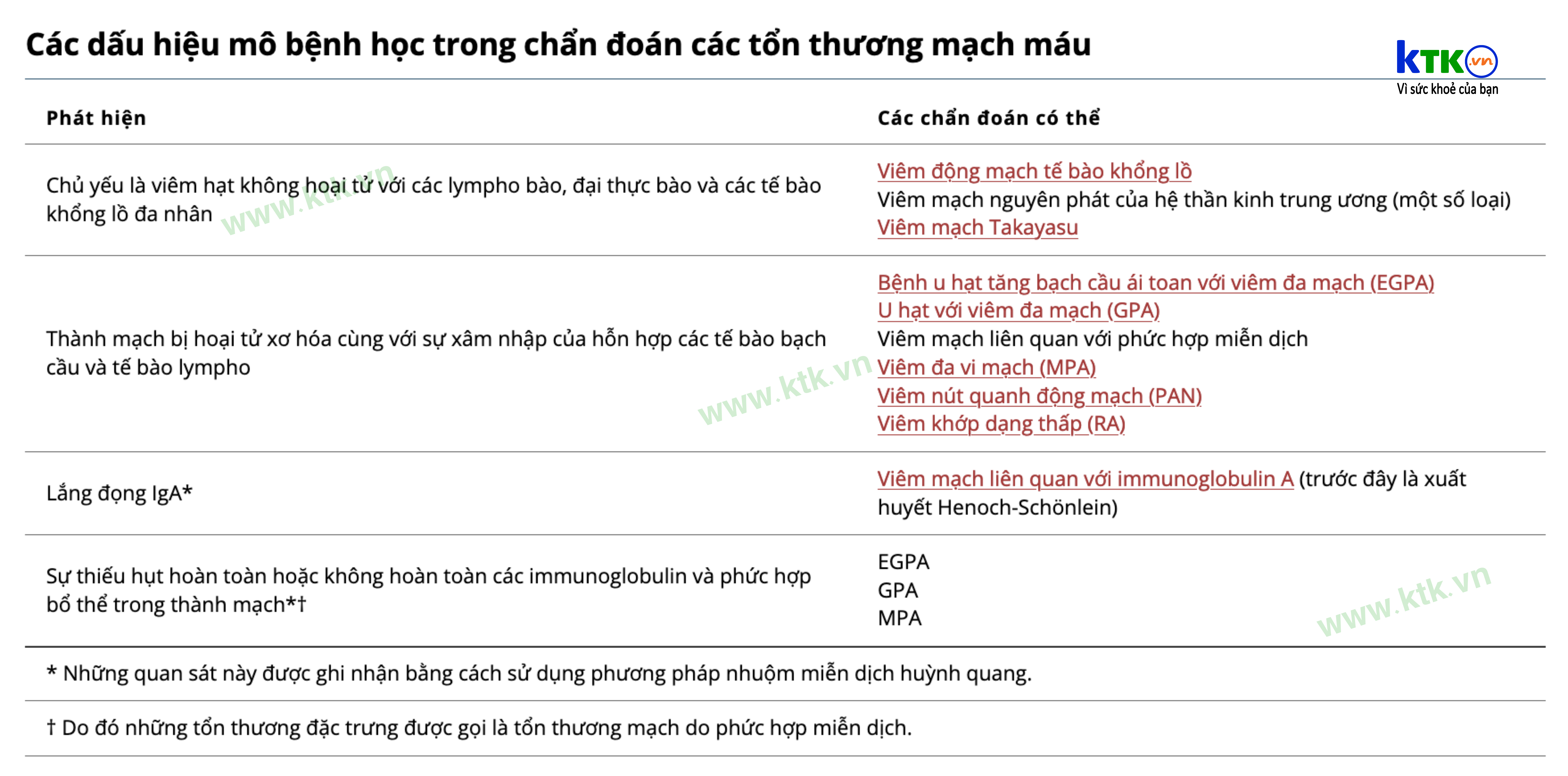
3. Triệu chứng và dấu hiệu viêm mạch
Kích thước của các mạch bị tổn thương giúp xác định biểu hiện lâm sàng.
Bất kể kích thước của các mạch máu bị tổn thương, bệnh nhân có thể có các triệu chứng và dấu hiệu viêm hệ thống (như sốt, ra mồ hôi đêm, mệt mỏi, chán ăn, giảm cân, đau cơ, viêm khớp). Một số biểu hiện đe doạ đến tính mạng hoặc tổn thương cơ quan cần điều trị ngay:
- Xuất huyết phế nang.
- Viêm cầu thận tiến triển nhanh.
- Đường tiêu hóa: thiếu máu mạc treo.
- Mất thị lực ở bệnh nhân viêm mạch tế bào khổng lồ.
Tổn thương các mạch máu nhỏ và trung bình thường gây các biểu hiện trên da như xuất huyết, mày đay, loét, viêm mạch mạng xanh tím và hồng ban nút.
4. Chẩn đoán viêm mạch
- Đánh giá lâm sàng.
- Xét nghiệm cơ bản để phát hiện tình trạng viêm hoặc rối loạn chức năng của các cơ quan (ví dụ, công thức máu [CBC], tốc độ máu lắng [ESR], protein phản ứng C, albumin và tổng protein huyết thanh, aspartate aminotransferase [AST] và alanine aminotransferase [ALT], nitơ ure huyết [BUN] và creatinine, xét nghiệm nước tiểu) và để đánh giá giai đoạn bệnh.
- Các xét nghiệm giúp xác định loại viêm mạch máu (ví dụ, các kháng thể kháng tương bào của bạch cầu đoạn trung tính [ANCA]) được chỉ định sau khi đánh trên lâm sàng.
- Xét nghiệm và nghiên cứu hình ảnh có thể giúp xác định nguyên nhân gây viêm mạch (ví dụ: cryoglobulin, xét nghiệm kháng nguyên bề mặt viêm gan B, xét nghiệm kháng thể lõi viêm gan B và kháng thể bề mặt viêm gan B và xét nghiệm kháng thể vi rút viêm gan C, cấy máu) và mức độ tổn thương của cơ quan.
- Sinh thiết.
Viêm mạch hệ thống được nghĩ tới ở những bệnh nhân có các đặc điểm sau:
- Các triệu chứng hoặc dấu hiệu gợi ý viêm mạch (ví dụ, đau đầu vùng thái dương và đau hàm khi nhai gợi ý viêm động mạch tế bào khổng lồ).
- Các biểu hiện thiếu máu cục bộ (như nhồi máu não, đau cách hồi mạch máu, nhồi máu mạc treo) không tương xứng với nguy cơ xơ vữa động mạch của bệnh nhân.
- Các triệu chứng xuất hiện cùng lúc ở nhiều cơ quan mà không giải thích được nhưng phù hợp với đặc điểm của viêm mạch (ví dụ, cao huyết áp, đau cơ, ho máu), đặc biệt khi các triệu chứng của bệnh có tính chất hệ thống.
Các tổn thương mạch nguyên phát được chẩn đoán dựa trên các triệu chứng đặc trưng, dấu hiệu thực thể, các kết quả xét nghiệm tương ứng, và loại trừ các nguyên nhân khác (như viêm mạch thứ phát). Kiểm tra mô học được thực hiện bất cứ khi nào có thể và có thể hỗ trợ chẩn đoán một rối loạn mạch máu cụ thể (xem bảng Dấu hiệu mô học chẩn đoán rối loạn mạch máu). Các dấu hiệu lâm sàng gợi ý các bệnh cần chẩn đoán phân biệt và từ đó chỉ định các xét nghiệm cần thiết.
Hầu hết các xét nghiệm thông thường trong phòng thí nghiệm đều mang lại kết quả không đặc hiệu và phải được giải thích trong bối cảnh của toàn bộ biểu hiện lâm sàng. Tuy nhiên, các kết quả này có thể giúp hỗ trợ việc chẩn đoán, xác định vị trí và mức độ tổn thương của cơ quan, hoặc gợi ý các chẩn đoán khác. Các xét nghiệm thường bao gồm công thức máu, máu lắng hoặc CRP, albumin và protein huyết thanh, AST và ALT. Thông thường, bệnh nhân có tốc độ máu lắng hoặc CPR tăng, thiếu máu do tình trạng viêm mạn tính, tăng tiểu cầu và giảm albumin huyết thanh. Xét nghiệm nước tiểu cần kiểm tra xem có hồng cầu, trụ hồng cầu, và protein hay không để xác định tổn thương thận. Kiểm tra và theo dõi nồng độ creatinin trong huyết thanh. Giảm bạch cầu và giảm tiểu cầu không phải là dấu hiệu điển hình của viêm mạch nguyên phát, do đó cần tìm nguyên nhân khác.
Xét nghiệm kháng thể tương bào kháng bạch cầu trung tính (ANCA) có thể hỗ trợ chẩn đoán u hạt với viêm đa mạch (GPA), u hạt bạch cầu ái toan kèm theo viêm đa mạch (EGPA), hoặc viêm đa vi mạch (đôi khi được gọi là viêm mạch liên quan tới ANCA). Các xét nghiệm chuẩn để phát hiện ANCA bao gồm kỹ thuật nhuộm miễn dịch huỳnh quang và kỹ thuật chất hấp phụ miễn dịch gắn enzym (ELISA). Nhuộm huỳnh quang các bạch cầu trung tính cố định ethanol có thể phát hiện mô hình tế bào chất của c-ANCA hoặc mô hình hạt nhân của p-ANCA. Sau đó, ELISA được sử dụng để kiểm tra các kháng thể đặc trưng cho các tự kháng nguyên chính: proteinase-3 (PR3), thành phần tạo mẫu nhuộm c-ANCA, hoặc myeloperoxidase (MPO), tạo ra mẫu nhuộm p-ANCA trên các bạch cầu trung tính cố định ethanol. Vì viêm mạch liên quan đến ANCA rất hiếm và xét nghiệm ANCA không hoàn toàn đặc hiệu, do đó chỉ nên làm xét nghiệm ANCA khi các xét nghiệm trước đó cho thấy xác suất viêm mạch do ANCA tương đối cao. Xét nghiệm ANCA dương tính có thể xảy ra trong các trường hợp nhiễm trùng có thể gây viêm mạch thứ phát, bao gồm cả viêm nội tâm mạc.
Các xét nghiệm cần thiết khác bao gồm xét nghiệm huyết thanh học viêm gan B và C, điện di protein huyết thanh và nước tiểu, kháng thể kháng nhân và bộ kháng thể ENA, xét nghiệm tìm cryoglobulin và định lượng bổ thể. Nồng độ bổ thể có thể thấp trong viêm mạch do virus, viêm mạch do cryoglobulin huyết, bệnh lý tăng sinh lympho bào, hoặc viêm mạch thứ phát do các bệnh tự miễn nhiễm khác.
Các xét nghiệm tiếp theo được chỉ định tùy theo các dấu hiệu lâm sàng. Nếu chỉ định dựa trên các dấu hiệu lâm sàng, nên chụp X-quang ngực để đánh giá tình trạng thâm nhiễm, chụp CT ngực độ phân giải cao không có thuốc cản quang để tìm các tổn thương tiềm tàng như các nốt hoặc hốc nhỏ. Thâm nhiễm lan tỏa cả hai phế trường có thể gặp trong chảy máu phế nang, cần phải được chẩn đoán và điều trị ngay lập tức. Các phương pháp chẩn đoán hình ảnh khác có thể cần thiết. Ví dụ, chụp cộng hưởng mạch máu các mạch lớn và động mạch chủ để chẩn đoán và theo dõi khi các mạch máu đó bị tổn thương. Nếu có các triệu chứng gợi ý có tổn thương thần kinh, điện cơ có thể có giá trị.
Vì các bệnh lý mạch máu là hiếm gặp và điều trị có thể gây ra các tác dụng phụ nghiêm trọng, nên cần sinh thiết mô để khẳng định chẩn đoán bất cứ khi nào có thể. Khám lâm sàng để lựa chọn vị trí sinh thiết tốt nhất. Sinh thiết cho kết quả dương tính cao nhất nếu được lấy từ mô phổi, da và thận bị tổn thương. Sinh thiết mù tại các cơ quan mà không có biểu hiện lâm sàng hoặc các dấu hiệu gợi ý trên xét nghiệm có khả năng cho kết quả dương tính thấp.
5. Điều trị viêm mạch
- Trường hợp viêm mạch đe dọa đến tính mạng hoặc các cơ quan, khởi đầu điều trị bằng corticosteroid, thường kết hợp với cyclophosphamide hoặc rituximab.
- Trường hợp viêm mạch ít nghiêm trọng, khởi đầu điều trị bằng corticosteroid kết hợp với các thuốc ức chế miễn dịch ít độc (ví dụ, methotrexate, azathioprine, mycophenolate mofetil) hoặc rituximab.
- Điều trị duy trì lui bệnh với methotrexate, azathioprine, hoặc rituximab, kết hợp với giảm liều corticosteroid.
Điều trị viêm mạch phụ thuộc vào nguyên nhân, loại viêm mạch và mức độ lan rộng, mức độ nghiêm trọng của bệnh. Trong trường hợp tổn thương mạch thứ phát, cần loại bỏ các nguyên nhân (như nhiễm trùng, thuốc, ung thư).
Đối với các tổn thương mạch nguyên phát, mục tiêu điều trị là đạt được lui bệnh và duy trì lui bệnh. Đạt lui bệnh bằng cách sử dụng các thuốc ức chế miễn dịch tế bào và liều cao corticosteroid, thường trong vòng 3 - 6 tháng, cho tới khi đạt lui bệnh hoặc mức độ hoạt động bệnh giảm tới mức có thể chấp nhận được. Thời gian lui bệnh rất khó tiên đoán và có thể phụ thuộc vào loại viêm mạch. Đa số bệnh nhân, để duy trì lui bệnh cần tiếp tục sử dụng các thuốc ức chế miễn dịch có hoặc không kết hợp với corticosteroid liều thấp. Trong giai đoạn này, mục tiêu là loại bỏ corticosteroid hoặc giảm liều lượng của thuốc này và sử dụng các thuốc ức chế miễn dịch thay thế, ít độc hại hơn miễn là cần thiết.
Tất cả các bệnh nhân điều trị bằng thuốc ức chế miễn dịch cần được theo dõi các bệnh lý nhiễm khuẩn. Cần tiến hành xét nghiệm bệnh lao và viêm gan B, những bệnh có thể bị kích hoạt trở lại bằng một số liệu pháp ức chế miễn dịch. Dự phòng nhiễm ở những bệnh nhân điều trị ức chế miễn dịch mạnh hoặc kéo dài.
* Khởi đầu điều trị
Đối với các trường hợp viêm mạch ít nghiêm trọng, có thể dùng corticosteroid liều thấp và thuốc ức chế miễn dịch ít độc (ví dụ, methotrexate, azathioprine, mycophenolate mofetil).
Trường hợp viêm mạch nặng, tiến triển nhanh và đe dọa tới tính mạng hoặc cơ quan (như gây xuất huyết phế nang, viêm cầu thận tiến triển nhanh, hoặc thiếu máu mạc treo tràng) là những trường hợp khẩn cấp cần phải được nhập viện và điều trị ngay lập tức. Điều trị thường bao gồm:
- Corticosteroid: Thường sử dụng corticosteroid liều cao (thường là corticosteroid đường tĩnh mạch). Liều và thuốc phải được lựa chọn tùy theo từng bệnh nhân. Ví dụ, có thể sử dụng methylprednisolone 15 mg/kg hoặc 1 g đường tĩnh mạch, 1 lần/ngày, trong 3 ngày, tiếp theo là 1 mg/kg prednisone hoặc methylprednisolone đường uống (hoặc, nếu nhập viện, đôi khi dùng theo đường tĩnh mạch) 1 lần/ngày, trong khoảng 4 tuần. Liều lượng sau đó được giảm dần dần, tùy theo khả năng dung nạp, cho đến khi ngừng thuốc. Có thể cần thay đổi lịch trình giảm liều nếu bệnh nhân không cải thiện hoặc có tái phát.
- Cyclophosphamide: Liều 2 mg/kg uống một lần/ngày thường được khuyến cáo sử dụng trong ít nhất 3 tháng hoặc cho đến khi lui bệnh. Số lượng bạch cầu [WBC] cần phải được theo dõi chặt chẽ, và phải điều chỉnh liều để tránh giảm bạch cầu. (Số lượng bạch cầu phải được duy trì > 3500/microL [> 3,5 x 109/L].) Ngoài ra, một phác đồ cyclophosphamide đường tĩnh mạch từ 0,5 đến 1 g/m2 trong khoảng thời gian từ 2 đến 4 tuần đôi khi được sử dụng. Nên giảm liều ở những bệnh nhân suy thận nặng và cần phải theo dõi lượng bạch cầu thường xuyên. Bệnh nhân dùng corticosteroid liều cao kéo dài, đặc biệt là những bệnh nhân sử dụng cyclophosphamid, cũng nên được điều trị dự phòng nhiễm.
- Mesna: Mesna được trộn với cyclophosphamide đườngn tĩnh mạch để gắn với acrolein, một sản phẩm thoái giáng của cyclophosphamide gây độc cho biểu mô bàng quang và có thể dẫn đến viêm bàng quang chảy máu và đôi khi là ung thư biểu mô tế bào chuyển tiếp của bàng quang. Sử dụng cyclophosphamid kéo dài làm tăng nguy cơ ung thư bàng quang. Bổ sung 1 mg mesna cho mỗi 1 mg cyclophosphamide. Đái máu tái phát, đặc biệt là không có trụ hồng cầu và các tế bào hồng cầu biến dạng, nên kiểm tra đánh giá đường tiết niệu. Nội soi bàng quang và chẩn đoán hình ảnh đường tiết niệu cần được chỉ định để loại trừ ung thư.
- Rituximab: Rituximab, một kháng thể đơn dòng kháng CD20 ức chế tế bào B, đã được chứng minh là không kém hơn cyclophosphamide trong điều trị viêm mạch nghiêm trọng liên quan đến ANCA. Truyền tĩnh mạch rituximab 375 mg/m2 một lần/tuần trong 4 tuần. Một phác đồ thay thế được sử dụng rộng rãi là truyền 1000 mg hai lần mỗi 2 tuần. Bệnh nhân cũng nên được điều trị dự phòng .
Các liệu pháp làm suy giảm tế bào B sẽ làm giảm đáng kể phản ứng với vắc xin trong nhiều tháng sau khi tiêm.
* Điều trị duy trì
Giảm liều corticosteroid tới khi dừng hẳn hoặc dùng liều thấp nhất có thể để duy trì lui bệnh. Đối với một số dạng viêm mạch (được chứng minh rõ nhất trong bệnh liên quan với ANCA), methotrexate hàng tuần (kết hợp với folate) hoặc azathioprine hàng ngày được sử dụng để thay thế cyclophosphamide vì các thuốc này có ít tác dụng phụ hơn. Truyền tĩnh mạch rituximab định kỳ cũng có thể được sử dụng để duy trì lui bệnh, tuy nhiên liều tối ưu và tốc độ truyền vẫn chưa được xác định rõ ràng. Thời gian điều trị rất thay đổi, từ một năm đến vài năm, tùy thuộc vào bệnh nhân, chẩn đoán cụ thể và nguy cơ tái phát. Bệnh nhân tái phát thường xuyên có thể cần sử dụng các thuốc ức chế miễn dịch kéo dài.
Sử dụng corticosteroid kéo dài có thể gây nhiều tác dụng phụ nghiêm trọng. Bệnh nhân sử dụng ≥ 7,5 mg prednisone mỗi ngày hoặc liều corticosteroid tương đương cần được bổ sung canxi và vitamin D và bisphosphonate để ngăn ngừa hoặc giảm thiểu tình trạng loãng xương; theo dõi mật độ xương cần được xem xét. Có thể cần bổ sung corticosteroid bổ sung ở những bệnh nhân bị bệnh nghiêm trọng hoặc ở những người trải qua phẫu thuật có thể bị ức chế trục dưới đồi-tuyến yên-thượng thận, tùy thuộc vào liều lượng và thời gian điều trị bằng corticosteroid cũng như thời gian và cường độ căng thẳng.
Các nghiên cứu gần đây đã tập trung vào việc phát triển các phương pháp điều trị hạn chế tiếp xúc với corticosteroid. Avacopan, một thuốc đối kháng thụ thể C5a chọn lọc, là một liệu pháp bổ trợ sẵn có cho bệnh viêm mạch nặng do ANCA hoạt động.
Nguồn tham khảo >>>
Tin xem nhiều nhất
-
-
Ngày 09/02/2018
ĐIỆN CƠ là gì ...
-

-
Ngày 13/02/2018
Điều trị Co thắt mi mắt (Blepharospasm)?
-

-
Ngày 01/03/2018
Điều trị co cứng cơ sau Đột quỵ não.
-
-
Ngày 05/10/2021
Chẩn đoán định khu tổn thương tủy sống.
-

-
Ngày 05/04/2020
Liệt dây thần kinh số VII.











